Prävention durch Training unter Sauerstoffmangel – Hypoxie-Training bei Typ-2-Diabetes Mellitus
Typ-2-Diabetes mellitus (T2DM) ist die weltweit häufigste Stoffwechselerkrankung und macht etwa 90% aller Diabetesfälle aus. Die Prävalenz steigt global weiter an und wird heute auf mehr als 500 Millionen Betroffene geschätzt. Trotz verschiedener moderner Therapiestrategien bleibt die Prävention zentral, denn die wesentlichen Risikofaktoren wie Übergewicht, Bewegungsmangel oder ungünstige Ernährung sind modifizierbar. Besonders Bewegungstherapie gilt als ein physiologisch hochwirksamer Baustein zur Widerherstellung der metabolischen Gesundheit. Ein zunehmend erforschtes Verfahren stellt das Training unter Hypoxie dar, also in einer Umgebung mit reduziertem Sauerstoffgehalt in der Umgebungsluft („simulierte Höhe“).
Dieser Artikel fasst die Pathophysiologie von Typ-2-Diabetes, die klinische Symptomatik und die wissenschaftlich belegten Wirkmechanismen von hypoxischem Training zusammen und zeigt, weshalb kontrollierte Hypoxie als „physiologische Medikament“ verstanden werden kann. Nicht zuletzt wird sich jedoch auch mit der negativen Seite der Hypoxie beschäftigt, um ein transparentes Bild zu liefern.
Pathophysiologie des Typ-2-Diabetes: Wie Insulinresistenz und Stoffwechselstörungen entstehen
T2DM entwickelt sich über Jahre hinweg aus einer Kombination von genetischer Prädisposition, Lebensstilfaktoren und Störungen verschiedener Stoffwechselwege. Ein Kernproblem ist die Insulinresistenz, die vor allem peripher in der Skelettmuskulatur, dem wichtigsten Ort der postprandialen Glukoseaufnahmen, gravierend ist. Pathophysiologisch bedeutet Insulinresistenz, dass Muskel-, Fett- und Leberzellen weniger empfindlich auf Insulin reagieren. Um die Normoglykämie (Normwert des Blutzuckerspiegels ~70-120 mg/dL Blut) aufrechtzuerhalten, erhöht der Körper die Insulinsekretion der Betazellen, was zu einer kompensatorischen Hyperinsulinämie führt. Langfristig führt diese Überbelastung zur Erschöpfung der Betazellen und zur manifesten Hyperglykämie.
Die detaillierten pathophysiologischen Prozesse umfassen unter anderem:
- Gestörte GLUT4-Translokation in Muskelzellen
- Mitochondriale Dysfunktion
- Niedriggradige systematische Entzündung
- Lipotoxizität und Hepatokine
- Beeinträchtigung zentraler Signalwege
Viele dieser Prozesse entstehen häufig bereits viele Jahre vor der klinischen Diagnose, sodass eine frühzeitige Prävention, insbesondere durch Bewegung, essenziell ist.
Klinische Anzeichen und metabolische Veränderungen des Typ-2-Diabetes
Die klinischen Symptome treten erst auf, wenn die kompensatorische Insulinproduktion nicht mehr ausreicht. Folgende Symptome können u.a. auftreten:
- Erhöhte Glukosewerte im nüchternen Zustand
- Gesteigerter Durst und Polyurie (vermehrtes Wasserlassen)
- Müdigkeit, Leistungsverminderung, Abgeschlagenheit
- Verzögerte Wundheilung
- Viszerale Adipositas und metabolisches Syndrom
Metabolische Komplikationen wie Dyslipidämie, Hypertonie, Fettleber oder endotheliale Dysfunktion entwickeln sich parallel und tragen wesentlich zum erhöhten kardiovaskulären Risiko bei. Gleichzeitig zeigt die Forschung, dass Veränderungen der Skelettmuskelphysiologie (z.B. verminderte Kapillardichte, reduzierte oxidative Kapazität) die Insulinresistenz weiter verstärken.
Da T2DM eng an die körperliche Leistungsfähigkeit gekoppelt ist, ist Training eine der wirksamsten therapeutischen Interventionen und genau hier setzt hypoxisches Training an.
Metabolische Komplikationen wie Dyslipidämie, Hypertonie, Fettleber oder endotheliale Dysfunktion entwickeln sich parallel und tragen wesentlich zum erhöhten kardiovaskulären Risiko bei. Gleichzeitig zeigt die Forschung, dass Veränderungen der Skelettmuskelphysiologie (z.B. verminderte Kapillardichte, reduzierte oxidative Kapazität) die Insulinresistenz weiter verstärken.
Da T2DM eng an die körperliche Leistungsfähigkeit gekoppelt ist, ist Training eine der wirksamsten therapeutischen Interventionen und genau hier setzt hypoxisches Training an.
Hypoxie und Training: Einfluss auf Glukosemetabolismus und Insulinsensitivität
Ein weiterer entscheidender Faktor im Zusammenhang mit Glukoseaufnahme und Insulinsensitivität ist der GLUT4-Transporter, der in der Skelettmuskulatur und im Fettgewebe die Aufnahme der Glukose aus dem Blut ermöglicht. Unter normalen Bedingungen wird GLUT4 vor allem insulinabhängig an die Zellmembran transloziert. Bei Personen mit T2DM ist dieser Prozess jedoch häufig beeinträchtigt und die Zellen reagieren schlechter auf Insulin, sodass weniger GLUT4 an die Oberfläche gelangt und wodurch die Glukoseaufnahme eingeschränkt bleibt.
Hier setzt hypoxisches Training einen hochrelevanten, therapeutischen Reiz: Durch die verstärkte Aktivierung von AMPK (AMP-aktivierte Proteinkinase) unter Sauerstoffmangel, wird GLUT4 insulinunabhängig an die Zellmembran transloziert. Dieser Mechanismus ist ein großer Vorteil für Menschen mit Typ-2-Diabetes, da der Muskel dadurch Glukose aufnehmen kann, ohne dass Insulin als Signal notwendig ist. Studien zeigen, dass wiederholte hypoxische Trainingseinheiten sowohl die Expression als auch die zelluläre Verfügbarkeit von GLUT4 erhöhen können. Gleichzeitig verbessert die über AMPK stimulierte Translokation die metabolische Flexibilität der Muskulatur und reduziert längerfristig die systemische Insulinresistenz.
Damit wirkt Hypoxie-Training gleich doppelt:
Einerseits verbessert es die akute Glukoseaufnahme über AMPK-abhängige GLUT4-Translokation, andererseits stärkt es langfristig die zelluläre GLUT4-Kapazität, was eine nachhaltige metabolische Verbesserung für Menschen mit Insulinresistenz oder T2DM bedeutet.
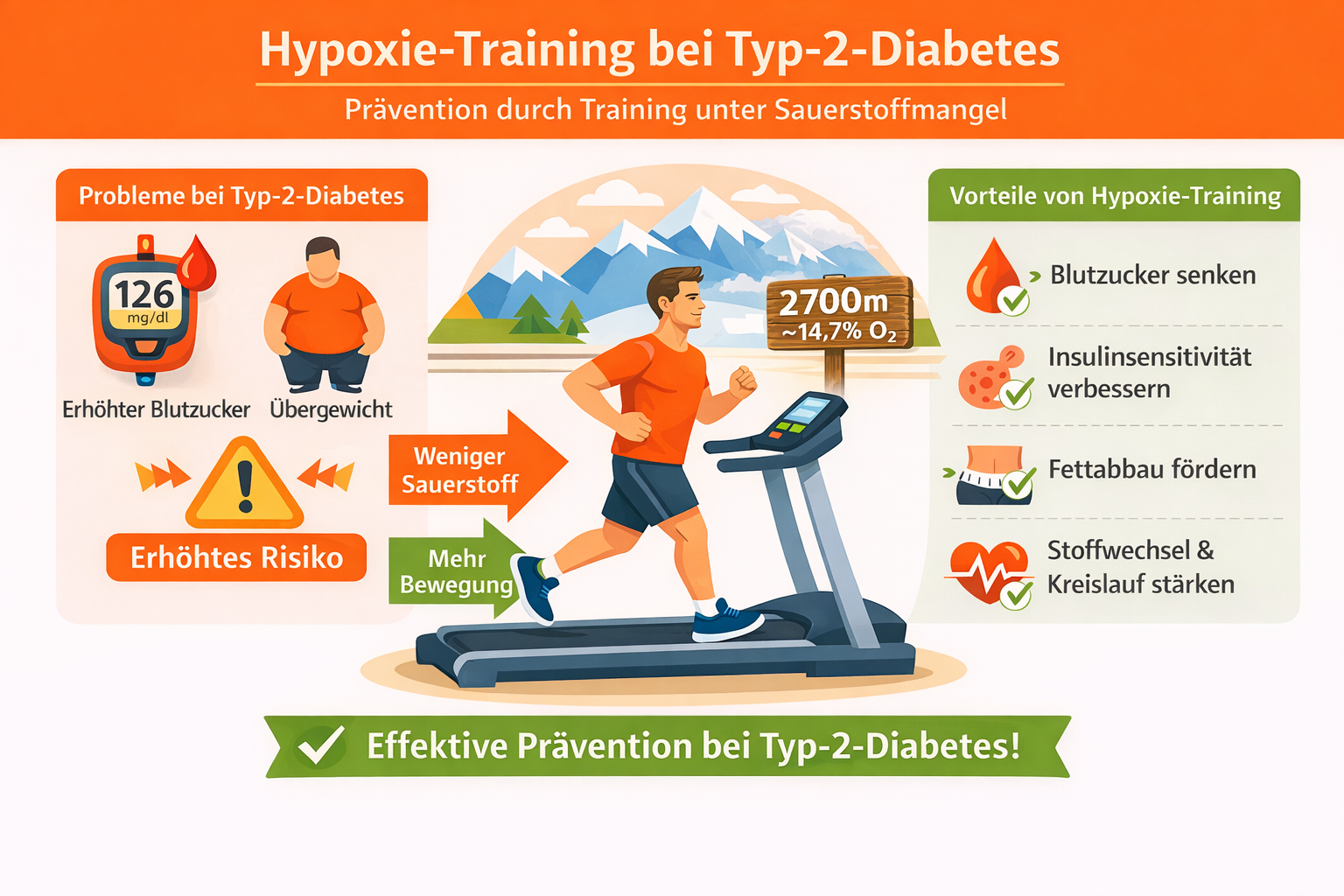
Klinische Effekte von Hypoxie-Training bei T2DM: Verbesserte Blutzuckerkontrolle und Stoffwechselgesundheit
Die vorab beschriebenen molekularen Mechanismen bilden die Grundlage für eine Reihe klinisch relevanter Effekte, die in Studien bei Menschen mit Prädiabetes und Typ-2-Diabetes beobachtet wurden. Besonders hervorzuheben ist, dass hypoxisches Ausdauertraining bereits bei moderaten Intensitäten deutliche Verbesserungen im Glukosehaushalt erzielen kann, die über jene vergleichbare normoxische Trainingsformen hinausgehen. Mehrere Untersuchungen zeigen, dass die Muskelzellen unter hypoxischen Bedingungen spürbar mehr Glukose aus dem Blut aufnehmen und die Insulinempfindlichkeit nach dem Training stärker zunimmt.
Diese gesteigerten metabolischen Reaktionen konnten unter anderem durch erhöhten Glukoseumsatz in der Peripherie, verbesserte Effekte des muskulären Signaltransduktionswegs und durch eine intensivere metabolische Aktivierung während der Belastung bestätigt werden. Studienergebnisse, wie aus der Studie von Mackenzie et al. (2012) deuten darauf hin, dass der Körper unter Hypoxie schneller und effizienter in einen Zustand übergeht, der die Blutzuckerregulation unmittelbar verbessert.
Besonders bedeutsam ist der klinische Vorteil, dass solche metabolischen Anpassungen unter Hypoxie bei geringerer äußerer Belastung erreicht werden können. Personen mit Übergewicht, Adipositas oder eingeschränkter körperlicher Leistungsfähigkeit profitieren davon, dass die physiologische Beanspruchung des Herz-Kreislauf-Systems im hypoxischen Training moderater ausfällt, bei vergleichbaren Trainingsreizen mit intensiveren normoxischen Trainingseinheiten. Dadurch sinken die orthopädische Belastung und das Verletzungsrisiko. Zudem zeigen Studien, dass diese Form der Trainingsökonomie ein entscheidender Vorteil für Personen mit Typ-2-Diabetes ist, da sie längerfristig eine bessere Trainingsadhärenz ermöglicht.
Neben der verbesserten Glukoseregulation zeigt die Evidenz, dass Hypoxie-Training auch positive Effekt auf die Körperzusammensetzung hat. Vor allem Intervalltrainingsformen unter Hypoxie können zu einer deutlichen Reduktion des Körperfettanteils und zu einer Verbesserung des Fettstoffwechsels führen. Außerdem heißt es in Studien, dass regelmäßiges Hypoxie-Training die oxidative Kapazität der Muskulatur steigert, was wiederum zu einer erhöhten Fettsäureoxidation und eine, stabileren Energiestoffwechsel beitragen kann. Für Menschen mit u.a. Prädiabetes, metabolischem Syndrom oder Insulinresistenz ergibt sich dadurch ein relevanter Vorteil: Ein effizienterer Fettstoffwechsel entlastet die hepatische und muskuläre Glukosespeicherung und reduziert zentrale Pathomechanismen des Typ-2-Diabetes, wie erhöhte Lipoxizität oder intramuskuläre Fettakkumulation.
Darüber hinaus zeigt sich, dass hypoxisches Training positive Auswirkungen auf die Gefäßgesundheit haben kann. Untersuchungen mit gesunden Probanden demonstrieren, dass die endotheliale Funktion unter hypoxischen Bedingungen stärker verbessert wird als unter normoxischen Trainingsbedingungen. Die Zunahme der Kapillardichte und die verbesserte Sauerstoffnutzung tragen dazu bei, die periphere Durchblutung und den funktionellen Muskelstoffwechsel zu optimieren. Betroffene von T2DM profitieren deutlich von diesen Effekten, da vaskuläre Komplikationen, wie Mikroangiopathien oder endotheliale Dysfunktion, eine der häufigsten Folgeerkrankungen darstellen. Ein Training, das gleichzeitig den Stoffwechsel und das Gefäßsystem unterstützt, kann somit einen hohen präventiven und therapeutischen Stellenwert bieten.
Gleichermaßen weist die aktuelle Studienlage gewisse Einschränkungen auf. Viele Untersuchungen wurden mit kleinen Stichprobengrößen durchgeführt oder dauerten weniger als acht Wochen, sodass Aussagen über langfristige Effekte, etwa über den Langzeitzuckerwert HbA1c oder die Betazellfunktion derzeit nur eingeschränkt möglich sind. Auch unterscheiden sich die eingesetzten Hypoxie-Protokolle teilweise erheblich hinsichtlich Schwere der Hypoxie, Expositionsdauer und Trainingsmethodik. Daher ist es bislang schwierig, eine optimale „Hypoxie-Dosis“ für Patienten mit Typ-2-Diabetes zu definieren. Die wissenschaftliche Literatur betont deshalb de Notwendigkeit größerer und methodisch einheitlicher Langzeitstudien, um die langfristigen Wirkungen, potenziellen Limitationen und bestmöglichen Anwendungsbereiche hypoxischer Trainingsformen eindeutig zu bestimmen.
Grundsätzlich zeigt sich, dass hypoxisches Training bereits ein vielversprechendes therapeutisches Instrument darstellt, das die Blutzuckerkontrolle verbessert, den Fettstoffwechsel optimiert und das Gefäßsystem stärkt – und all dies bei geringerer mechanischer Belastung. Diese Kombination macht das Training unter Hypoxie zu einer wertvollen Ergänzung in der Prävention und Behandlung des Typ-2-Diabetes, insbesondere für Menschen mit eingeschränkter Belastbarkeit oder komplexen metabolischen Störungen.
Quellenverzeichnis
Kim, Sung-Woo; Jung, Won-Sang; Chung, Sochung; Park, Hun-Young (2021): Exercise inter vention under hypoxic condition as a new therapeutic paradigm for type 2 diabetes mellitus: A narrative review. In: World journal of diabetes 12 (4), S. 331–343. DOI: 10.4239/wjd.v12.i4.331.
Mackenzie, Richard; Maxwell, Neil; Castle, Paul; Brickley, Gary; Watt, Peter (2011): Acute hypoxia and exercise improve insulin sensitivity (S(I) (2*)) in individuals with type 2 diabetes. In: Diabetes/metabolism research and reviews 27 (1), S. 94–101. DOI: 10.1002/dmrr.1156.
Mackenzie, R.; Elliott, B.; Maxwell, N.; Brickley, G.; Watt, P. (2012): The effect of hypoxia and work intensity on insulin resistance in type 2 diabetes. In: The Journal of clinical endocrinology and metabolism 97 (1), S. 155–162. DOI: 10.1210/jc.2011-1843.
Mackenzie, R.; Maxwell, N.; Castle, P.; Elliott, B.; Brickley, G.; Watt, P. (2012): Intermittent exercise with and without hypoxia improves insulin sensitivity in individuals with type 2 diabetes. In: The Journal of clinical endocrinology and metabolism 97 (4), E546-55. DOI: 10.1210/jc.2011-2829.
Poretsky, Leonid (Hg.) (2017): Principles of Diabetes Mellitus. Cham: Springer International Publishing.
Stanford, Kristin I.; Goodyear, Laurie J. (2014): Exercise and type 2 diabetes: molecular mechanisms regulating glucose uptake in skeletal muscle. In: Advances in physiology education 38 (4), S. 308–314. DOI: 10.1152/advan.00080.2014.
van Hulten, Veerle; van Meijel, Rens L. J.; Goossens, Gijs H. (2021): The impact of hypoxia exposure on glucose homeostasis in metabolically compromised humans: A systematic Literaturverzeichnis X review. In: Reviews in endocrine & metabolic disorders 22 (2), S. 471–483. DOI: 10.1007/s11154-021-09654-0.
Zhao, Jiahui; Massoudian, Sahar D.; Stray-Gundersen, Sten; Wojan, Frank; Lalande, Sophie (2025): Short bouts of hypoxia improve insulin sensitivity in adults with type 2 diabetes. In: Journal of applied physiology (Bethesda, Md.: 1985) 138 (4), S. 873–880. DOI: 10.1152/japplphysiol.00932.2024.




